Bolile sistemului musculo-scheletic în aproape toate cazurile sunt însoțite de disfuncția organelor sale, ceea ce provoacă multe neplăceri pacientului.
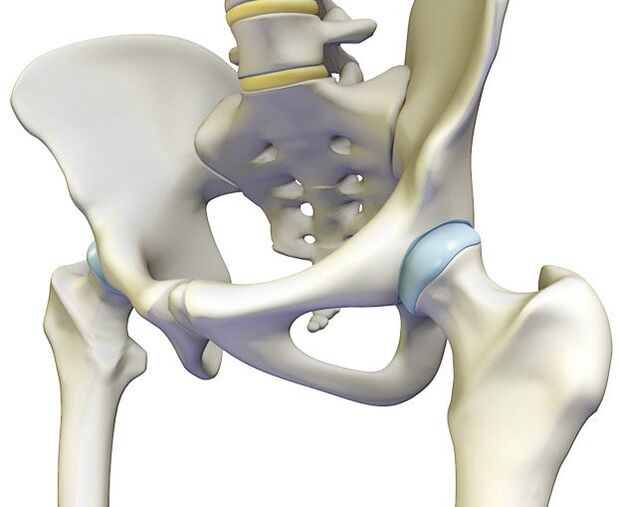
Un simptom important al patologiilor cadrului musculo-scheletic este durerea. Leziunile articulare sunt deosebit de neplăcute.
Şoldul este cel mai mare dintre ele. Durerea în cazul înfrângerii sale poate fi localizată atât în jurul ei, cât și să o dea la diferite structuri anatomice: la organele pelvisului mic, partea inferioară a spatelui sau a coapsei.
Clasificarea generală a cauzelor
Etiologia durerii de șold este variată.
În medicină, se disting în mod condiționat următoarele cauze ale artralgiei:
- Procese inflamatorii și infecțioase din interiorul articulației și țesuturilor din jur.
- Boli degenerative ale sistemului musculo-scheletic.
- Leziuni.
- Neoplasme ale oaselor și țesuturilor moi.
Există alte cauze specifice ale artralgiei:
- Sindromul Piriformis. Asociat cu spasmul ei prelungit.
- Necroza capului femural (GBC). Cel mai adesea este o complicație a unei alte patologii a TBS.
- boala Legg-Calve-Perthes. Ea este osteocondropatia GBC.
- Disecarea osteocondrozei. În diferite surse poate fi numită boala Koenig.
- Osteoartropatie diabetică. Complicația diabetului.
- Pseudoguta. De asemenea, condrocalcinoza.
- Hidrartroza intermitentă este o supraproducție de lichid sinovial.
- Condromatoza sinovială (sindromul Lotsch).
De asemenea, piciorul din zona articulației șoldului la femeile însărcinate doare adesea.
În această perioadă, apar modificări hormonale complexe, uterul în creștere deplasează organele învecinate și tensionează aparatul ligamentar al articulației șoldului. În plus, creșterea în greutate mărește sarcina pe picioare. Dacă nu sunt respectate recomandările dietetice, o femeie însărcinată poate dezvolta o lipsă de calciu, din cauza acestui dezechilibru mineral, structura oaselor și articulațiilor este perturbată.
Cauzele durerii

De ce doare articulația șoldului? Nu există un răspuns cert la această întrebare, deoarece lista de motive este destul de lungă.
Principalii factori care cauzează artralgia în articulația șoldului:
- Proces patologic în interiorul aparatului muscular-ligamentar. Cel mai adesea, aceasta este o consecință a acțiunii mecanice directe: o vânătaie a articulației cu inflamarea ulterioară a componentelor sale.
- Modificări anatomice ale articulației. Pot fi congenitale sau posttraumatice (luxații, fracturi).
- Patologia altor sisteme. Inflamația organelor MT (pelvis mic) se poate răspândi la oasele pelvine. Tulburările neurologice se manifestă prin durere de orice localizare. Tulburările metabolice provoacă dezechilibru mineral. Legătura os-ligamentară slăbește, crește riscul de rănire.
Procese inflamatorii și infecțioase în articulații și țesuturi înconjurătoare
Cea mai frecventă cauză de artralgie de orice localizare este supurația articulației musculo-scheletice.
Inflamația la nivelul articulației șoldului este clasificată în:
- Primar. Se formează cu pătrunderea directă a agenților patogeni în articulație: o lovitură cu un obiect ascuțit sau contondent cu formarea unei răni.
- Secundar. Infecția cu TBS apare dintr-un focar de inflamație îndepărtat: prin contact sau pe cale hematogenă.
Artrita TBS
Terapia presupune administrarea de medicamente antiinflamatoare și introducerea de glucocorticoizi în bursa intraarticulară. Dacă este necesar, cavitatea acestuia este drenată.
Artrita reumatoida (AR)
Aceasta este o boală sistemică cronică a țesutului conjunctiv similar cu poliartrita.Esența acestui proces patologic este inflamația sinoviului, cartilajului și capsulei articulare. Motivul este o disfuncție a sistemului imunitar. Caracterizat prin poliartralgie, rigiditate a mișcărilor dimineața, este posibilă febră mare.
Articulațiile umărului și șoldului sunt afectate extrem de rar, durerea apare doar într-un stadiu tardiv al RA, după câțiva ani de la debutul bolii.
Artrita septica acuta
Aceasta este o boală infecțioasă a copilăriei, 70% din cazuri apar la bebeluși sub 4 ani. Agentul cauzal este de obicei Staphylococcus aureus. Copilul refuză să meargă din cauza durerii severe acute în articulația șoldului și în zona inghinală atunci când se mișcă. Caracterizat prin febră mare și excitabilitate crescută.
Tratamentul implică îndepărtarea efuziunii din cavitatea articulară și terapia cu antibiotice.
Riscul de a dezvolta osteomielita si sepsis este mare.
Coxită sau artrită tuberculoasă
Cel mai adesea, pediatrii se confruntă cu această boală. La copiii mici, sistemul imunitar este slab dezvoltat, ceea ce duce la posibilitatea infecției.
Această boală se caracterizează printr-o progresie lentă. Initial, copilul oboseste foarte repede, ii scade activitatea, se opreste din alergat. Treptat, apare atrofia mușchilor coapsei. Mișcările sunt împiedicate. Durerea în articulația șoldului la un copil capătă un caracter intens dureroasă, membrul devine mai lung decât unul sănătos.
Dacă puroiul topește membrana sinovială, atunci exudatul se răspândește de-a lungul mușchilor și tendoanelor, formând flegmon și fistule.
Tendovaginită în zona articulației șoldului
Această patologie este o inflamație a tendonului mușchiului și a vaginului acestuia. Cauzat de suprasolicitare prelungită sau rănire a piciorului.
Principalele plângeri: articulația femurală doare la mișcare, leziunea se umflă, schimbarea mersului - șchiopătura devine vizibilă.
Tratament – medicatie: antiinflamatoare, injectii intraarticulare cu corticosteroizi.
Bursita
Dacă nu există complicații cu bursita, atunci tratamentul constă în descărcarea membrului inferior cu baston sau cârjă.
Medicamente: analgezice și corticosteroizi.
Spondilita anchilozantă idiopatică
Aceasta este o inflamație cronică a coloanei vertebrale și a elementelor articulațiilor sacroiliace.
Boala este periculoasă pentru complicațiile sale care reduc nivelul de trai și duc la dizabilitate.
Dacă găsiți o astfel de problemă, ar trebui să contactați imediat un specialist pentru numirea tratamentului corect.
Etiologia nu este complet clară. Medicina modernă sugerează că cauza principală este predispoziția ereditară. Cel mai adesea persoanele sub 30 de ani se îmbolnăvesc.
Simptomele spondilitei anchilozante idiopatice:
- Creșterea temperaturii corpului, febră.
- Sindrom de intoxicație: stare generală de rău, slăbiciune, lipsă de apetit, scădere în greutate, tulburări de somn.
- Durere surdă constantă în articulația șoldului, precum și la nivelul sacrului și feselor, răspândindu-se de-a lungul spatelui coapsei. De obicei bilateral, noaptea intensitatea lor crește.
- Mobilitate limitată în partea inferioară a spatelui și a șoldurilor. Acest simptom trece treptat la secțiunile supraiacente ale coloanei vertebrale de-a lungul întregului spate, inclusiv a gâtului. Ca urmare, pacientul ia o „poziție a petiționarului" forțată.
Terapia de reabilitare se bazează pe exerciții speciale de kinetoterapie pentru dezvoltarea articulațiilor.
Tendinita
Sportivii sau persoanele a căror muncă este asociată cu munca fizică grea sunt predispuse la inflamarea tendoanelor. Caracteristica manifestării: durerea dureroasă în articulația șoldului apare cu o sarcină mare asupra acesteia. În repaus, disconfortul nu este de obicei observat.
Se recomandă reducerea sarcinii pe picior, în cazuri avansate - repaus la pat.
Tratament medicamentos: AINS, geluri analgezice topice, glucocorticosteroizi, condroprotectori.
Sifilis
În stadiul târziu al bolii, oasele și articulațiile sunt afectate. Formarea gingiei este caracteristică. Are loc mineralizarea lor patologică excesivă. TBS este extrem de rar.
Gumma - un nod în țesuturi, format în timpul sifilisului avansat, distrugând țesuturile din jur. Procesul se termină cu formarea de cicatrici aspre.
Tratamentul este ineficient, riscul de a dezvolta complicații sub formă de osteomielite este mare.
Artrita fungică a șoldului
Apare ca urmare a utilizării prelungite a antibioticelor și cu patologii ale sistemului imunitar.
Persoanele care sunt infectate cu HIV sau au SIDA sunt deosebit de susceptibile la artrita fungică.
Durerea în articulație este prezentă în mod constant, are caracter dureroasă.
Leziunile fungice ale oaselor se caracterizează printr-o tendință de formare a fistulelor, durata și dificultatea tratamentului.
Terapie: antimicotice sistemice.
Conform indicațiilor, se efectuează intervenții chirurgicale.
Tumori ale oaselor și țesuturilor moi
Bolile oncologice ale articulației șoldului pot fi metastaze ale cancerului unui organ îndepărtat sau pot apărea independent.
- Tumori benigne ale țesutului osos - osteoame.
Formația străină corpului crește, strângând nervii și vasele de sânge. Clinica este similară cu sindromul piriform.
- Tumori osoase maligne - osteosarcoame.
Neoplasmul crește rapid în dimensiune, se necrozează și se dezintegrează, răspândind metastazele în tot corpul. Durerea în articulațiile șoldului noaptea este insuportabilă, nu se opresc nici după ce luați AINS sau încercați să anesteziezi. - Tumorile mezenchimale sunt formate din țesuturi moi. Cele benigne recidivează rar și nu metastazează. În funcție de agresivitatea celulelor maligne, intensitatea durerii este variabilă.
Boli degenerative ale articulațiilor
Coxartroza
Osteoartrita de șold este o boală cronică caracterizată printr-o modificare a integrității suprafețelor articulare, din cauza unei încălcări a proceselor metabolice. Se dezvoltă foarte lent, pe parcursul mai multor ani. Inițial este afectat țesutul cartilajului, apoi țesutul osos, urmată de deformarea în varus a articulației și a membrului. Apare la vârsta de 40 de ani.
Simptome:
- Articulația șoldului doare doar la mers.
- Rigiditatea mișcărilor în TBS.
- Pe măsură ce procesul progresează, se observă o scurtare a lungimii membrului.
- Slăbiciune și atrofie a masei musculare.
- Schiopătură.
- La mers se aude un scrapnet.
- Cu o leziune bilaterală, apare un „mers de rață" - transfer de la un picior la altul.
Medicamente: AINS, vasodilatatoare, relaxante musculare, condroprotectoare, injecții cu medicamente hormonale în cavitatea articulară.
În ultima etapă a bolii, intervenția chirurgicală este în desfășurare.
Osteocondroza
Modificările degenerative ale discurilor intervertebrale provoacă leziuni țesuturilor înconjurătoare.
Simptome:
- Durere în partea inferioară a spatelui care iradiază către articulația șoldului și coapsei.
- Este brusc, ascuțit și ascuțit. Începe în regiunea lombară și fese, coboară pe spatele piciorului.
- Localizarea unilaterală a durerii este mai frecventă.
- Pacientul ia o poziție forțată - culcat pe o parte sănătoasă.
- Probabil scăderea sensibilității pielii piciorului.
Tratamentul este complex. Medicamente antiinflamatoare și analgezice, activitate fizică moderată (înot), kinetoterapie după cedarea celor mai acute fenomene.
Cu dureri pronunțate, se recomandă efectuarea unui blocaj anestezic.
Leziuni
rănire
Durerea de intensitate moderată este caracteristică, în timpul mișcărilor active intensitatea acesteia crește. Prima dată după leziunea articulației șoldului, apare șchiopătarea, care trece rapid.
În repaus, simptomele dispar.
Pentru a scăpa rapid de durere în cazul unei leziuni articulației pelvine, este necesar să aplicați frig pe locul leziunii: un pachet de gheață sau un produs congelat.
luxația șoldului
Poate:
- Congenital. Este rezultatul nașterii nereușite sau a unor patologii ale dezvoltării intrauterine. Copilul prezintă pliuri fesiere neuniforme și scurtarea membrului, eventual un nerv ciupit, manifestat prin convulsii. Dacă dislocarea nu este corectată în copilărie, mai târziu copilul poate deveni handicapat.
- Traumatic. Semne: durere severă ascuțită, oprirea completă a funcției articulare, edem masiv și hematom extins apar deasupra zonei afectate. Ridicarea de pe scaun sau pat devine imposibil pentru pacient fără asistență.
În caz de luxație de șold, trebuie să mergeți imediat la camera de urgență sau la spital.
fracturi
Articulația șoldului este formată din oase puternice și puternice.
Cel mai frecvent diagnostic din acest subgrup este o fractură chirurgicală a colului femural. Se adresează în principal femeilor după 60 de ani.
Cauza unei astfel de daune este o cădere sau un impact în zona TBS.
Se simte cea mai puternică durere, articulația șoldului trage și abcese, mișcarea în ea este aproape imposibilă. Zona superioară a coapsei se umflă, apare un hematom extins. Piciorul accidentat este scurtat, pacientul șchiopătează. La deplasare se aude un clic caracteristic.
Când apare o fractură, țesuturile din jur sunt deteriorate, ceea ce este însoțit de o senzație de arsură. În absența tratamentului, aici poate începe un proces inflamator. Dacă nervul este ciupit, este posibil să aveți o senzație de amorțeală la nivelul coapsei.
Cauze specifice de artralgie
Sindromul Piriformis
Odată cu localizarea proceselor patologice în zona articulației șoldului, țesuturile din jur sunt de asemenea afectate. Un mușchi piriform spasmodic pe termen lung comprimă nervul sciatic și vasele sale, ceea ce provoacă o serie de simptome:
- Durere în picior în regiunea articulației șoldului. Ea merge la fese și articulația lombosacrală.
- Disconfort crescut atunci când te bazezi pe piciorul afectat.
- Compactarea mușchiului piriform.
- Durere bruscă „lumbago" de-a lungul nervului.
Etiologie: leziuni și boli infecțioase și inflamatorii ale organelor pelvine, patologii vertebrogene, supraantrenare musculară, păstrarea pe termen lung a unei posturi nefiziologice.
După diminuarea fenomenelor acute se pot prescrie măsuri de reabilitare: kinetoterapie, masaj, acupunctură.
Necroza aseptică a capului femural
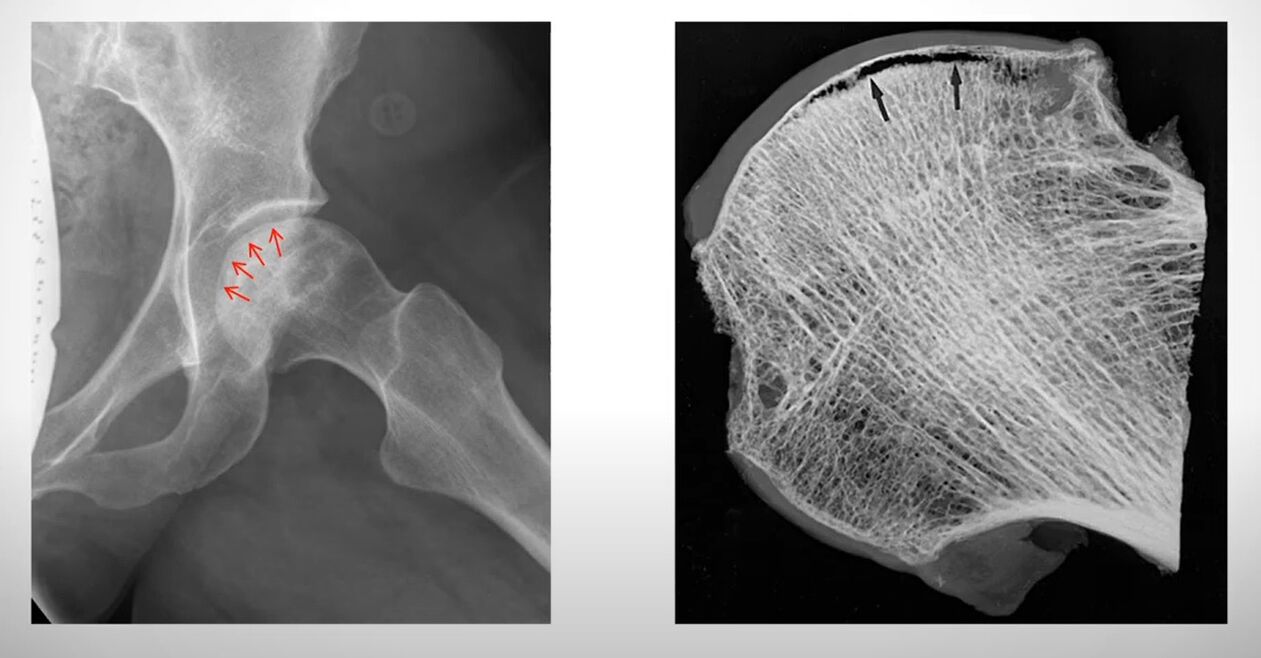
Marea majoritate apare la bărbați tineri. Etiologia bolii este ischemia coapsei superioare. Cu alimentarea insuficientă cu sânge a țesuturilor, are loc înfometarea lor de oxigen și începe necroza lor (necroza).
Tabloul clinic: articulația șoldului doare și dă la picior și perineu. Încrederea pe piciorul rănit nu este posibilă. După câteva zile, terminațiile nervoase se topesc și durerea dispare. Acesta este un semn groaznic! Cu necroza straturilor profunde ale osului, riscul de dezvoltare rapidă a osteomielitei și sepsisului este mare.
Tratamentul este intervenția chirurgicală și terapia medicamentoasă.
boala Koenig
Osteocondrita de disecție - exfolierea unei mici zone cartilaginoase necrotice din os și proeminența acesteia în cavitatea articulară.
Pacienții se plâng de dureri ușoare în articulația șoldului. Articulația se „lipește" la mișcare.
Tratamentul este conservator (durata 10-18 luni) si chirurgical. In timpul interventiei chirurgicale se indeparteaza masele exfoliate, se reface congruenta (comparabilitatea) suprafetelor articulare.
Osteoartropatie diabetică
Încălcarea metabolismului glucozei duce la tulburări circulatorii și la inervarea tuturor organelor. Modificările articulației șoldului sunt mai des unilaterale: în dreapta, apare mai des decât în stânga. Răspunsul imunitar este redus, ceea ce face ca organismul să se infecteze mai ușor.
Tabloul clinic:
- Umflarea articulației.
- Pielea de deasupra este rece la atingere.
Nu există sindrom de durere în osteoartropatia diabetică!
Tratamentul consta in monitorizarea atenta a glicemiei si administrarea la timp a insulinei.
pseudoguta
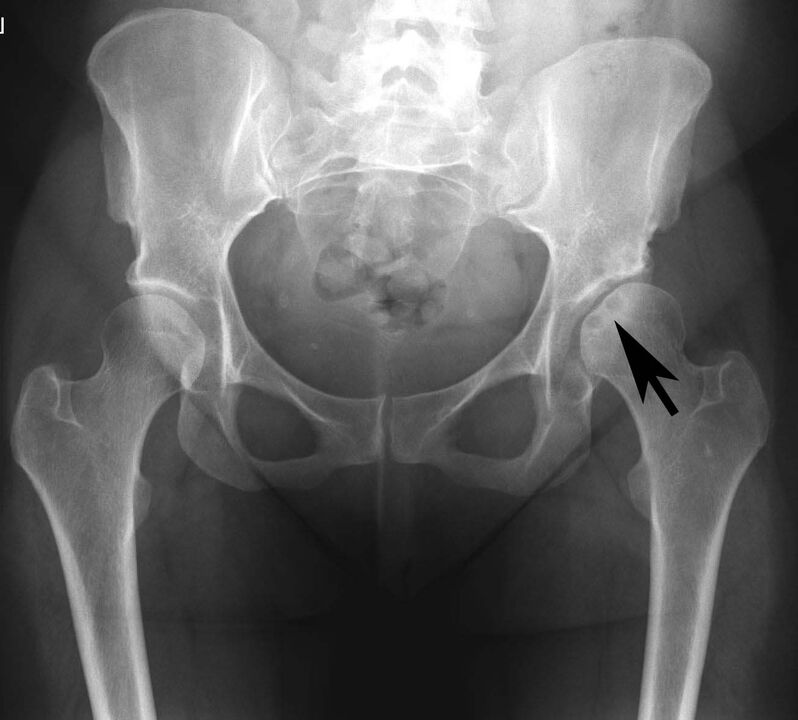
Această patologie este depunerea sărurilor de calciu în cartilajul articular.
Medicii îl asociază cu patologii endocrine: hiperparatiroidism, diabet, gută etc.
Simptome:
- Începând cu durere acută în articulația șoldului.
Sunt cunoscute mai multe tipuri de săruri de calciu. Cu unii dintre ei (pirofosfați), nu există durere.
- Mișcarea în el este limitată, abducția piciorului în lateral este dificilă.
- Edemul și hiperemia sunt caracteristice.
- Creșterea temperaturii corpului și febră.
Până în prezent, nu există un tratament specific. Un atac acut este oprit prin administrarea intraarticulară de corticosteroizi și AINS.
Hidrartroza intermitentă
Aceasta este o boală cronică, manifestată prin crize de creștere a producției de lichid sinovial. predispus la recidive frecvente.
Este diagnosticată în principal la femeile de 20-40 de ani.
Etiologia este necunoscută. Există două teorii ale apariției acestei boli: asociate cu leziuni și cauzate de tulburări endocrine.
Articulația crește în dimensiune, devine rigidă.
Atacurile trec de la sine în 3-5 zile.
Tratamentul medical este ineficient. Recidivele apar chiar și după operație.
Condromatoza sinovială
Această boală metaplazică benignă este înlocuirea colagenului sinovial cu cartilaj. Structura suprafeței articulare se modifică, la fel ca și proprietățile acesteia.
Șansa de a face condromatoză este mult mai mare la bărbați, predominant de vârstă mijlocie și înaintată.
Etiologia este neclară.
Există umflarea locală, funcționarea limitată a articulației, scratch în timpul lucrului, artralgie.
Tratamentul este doar chirurgical.
Dureri de șold la copii și adolescenți
epifizeoliză
Această patologie este cea mai tipică pentru copii în perioada pubertății (de la 11 la 16 ani). În acest moment, există un salt brusc în creștere. Datorită zonei de creștere slabă, HBA alunecă pe gât, ceea ce duce la disconfort în articulația șoldului.
Tulburarea este corectată chirurgical. Ar trebui să începeți terapia cât mai devreme posibil. În caz contrar, alunecarea HBA poate provoca dezvoltarea artrozei și inflamarea articulațiilor.
Displazie
Este o formare excesivă de țesut conjunctiv care poate înlocui elementele osoase. Ca rezultat, structurile anatomice solide devin plastice, flexibile. Ligamentele, meniscurile și tendoanele devin slabe. Se formează un șold instabil, care se distinge prin luxații frecvente.
Displazia este o boală ereditară care apare de obicei la sugari de la 3 luni la 1 an. Ortopedii pot face față cu ușurință corectării setarii picioarelor.
Forma latentă poate apărea în adolescență.
Dacă observați manifestări ale piciorului roșu sau deformarea piciorului la un copil, atunci trebuie să mergeți rapid la spital pentru o examinare a sistemului musculo-scheletic al copilului!
Cu cât displazia este detectată mai târziu, cu atât este mai problematic tratamentul acesteia.
Osteocondropatie
Acest grup de boli include leziuni ale țesutului osos și cartilajului, în care zonele cele mai încărcate suferă necroză aseptică.
Etiologie: predispoziția genetică, dezechilibrele hormonale și infecțiile pot provoca această patologie.
În 30% din cazuri, articulația șoldului este afectată. Acestea sunt predominant boli ale copilăriei care sunt frecvente la adolescenți în timpul perioadei de creștere.
Un adult ar trebui să determine în stadiul inițial localizarea și natura durerii, să contacteze un medic pediatru și să obțină informațiile necesare pentru a preveni dezvoltarea complicațiilor.
boala Legg-Calve-Perthes
Sindromul se caracterizează prin necroză HBK la copiii sub 15 ani. Articulația șoldului drept este mai frecvent afectată.
Cauza stării patologice este o încălcare a circulației sângelui în partea superioară a piciorului cu adăugarea de țesut cartilaj la proces.
Tabloul clinic:
- Inițial, capul femurului doare. Odată cu progresia necrozei, artralgia dispare brusc. Aceasta indică moartea receptorilor de organe sensibile.
- Schimbarea mersului - copilul începe să șchiopătească.
- Mișcarea în TBS este limitată.
- Cel mai adesea unilateral.
Complicații: luxație, coxartroză, deformare a membrului inferior, atrofie musculară.
Măsuri de diagnosticare
Înainte de a prescrie tratamentul, medicul trebuie să studieze cu atenție plângerile, anamneza și să efectueze o examinare.
În cazul bolii articulației șoldului, sunt necesare următoarele studii:
- Analize de sânge de laborator (cu inflamație, VSH crește și se observă leucocitoză).
- Radiografia simplă a articulației în două sau mai multe proiecții.
- RMN cu sau fără contrast.
- MSCT. Este folosit pentru a verifica prezența unui sarcom.
- Osteoscintigrafie. metoda cu radionuclizi. Cel mai frecvent și mai informativ tip de examinare a țesutului osos.
- Ecografia articulației șoldului.
- Densitometrie. Necesar pentru a determina densitatea și rezistența osului.
Dacă pacientul nu poate sta sau sta în picioare și este inutil să ușureze durerea, atunci el este trimis imediat la spital pentru un tratament chirurgical suplimentar.
Când să mergi urgent la medic
- Când există o durere ascuțită la mișcare în articulația șoldului.
- Dacă este imposibil să sprijini piciorul afectat.
- Detectarea edemului regiunii lombare și femurale.
- Roșeață sau vânătăi în zona afectată.
Există modalități populare de a ameliora durerea în articulația pelvină. Să te bazezi pe aceste sfaturi pentru o vindecare rapidă nu merită. Fără un diagnostic amănunțit, este imposibil să se determine cauza artralgiei, iar auto-medicația va duce la dezvoltarea complicațiilor.































